Η επεμβατική καρδιολογία είναι ένα παρακλάδι της ιατρικής (και συγκεκριμένα της καρδιολογίας) που έχει γνωρίσει ίσως την πιο αλματώδη ανάπτυξη από τη δημιουργία της το 1977 που διενεργήθηκε η πρώτη αγγειοπλαστική. Επεμβατική καρδιολογία είναι η εξειδίκευση της καρδιολογίας που περιλαμβάνει τη διάγνωση και άμεση επιδιόρθωση καρδιαγγειακών παθήσεων με μη-χειρουργικό τρόπο, διαδερμικά.
Οι διαδερμικές επεμβάσεις διενεργούνται από τους επεμβατικούς καρδιολόγους, χωρίς τομές, μέσω καθετήρων που εισέρχονται στα περιφερικά αγγεία (δια μέσου μιας μικρής παρακέντησης στο δέρμα) και από κει οδηγούνται στην καρδιά ώστε να επιτευχθεί η επέμβαση ανώδυνα, χωρίς γενική αναισθησία και με ταχεία αποκατάσταση. Χρησιμοποιούνται γι’ αυτό το σκοπό μικροί καθετήρες (διαμέτρου συνήθως έως 2 χιλιοστών) που διέρχονται διαμέσου των περιφερικών αγγείων έως την καρδιά για να επιδιορθώσουν την πλειονότητα των παθήσεων (όπως η στεφανιαία νόσος και οι βαλβιδοπάθειες). Μέσω ελάχιστα επεμβατικών πράξεων όπως π.χ. αγγειοπλαστική με stent, ή διαδερμική αντικατάσταση βαλβίδων, αντιμετωπίζονται παθήσεις όπως η στεφανιαία νόσος και η στένωση αορτικής βαλβίδας, αυθημερόν, χωρίς γενική αναισθησία και αποφεύγοντας το κλασικό ανοιχτό χειρουργείο καρδιάς.
Παρά τη σχετικά σύντομη ιστορία της, η επεμβατική καρδιολογία με την εξέλιξη της επιστήμης και των υλικών αναπτύσσεται ταχέως δίνοντας τη δυνατότητα να αντιμετωπίζεται σχεδόν το σύνολο των καρδιολογικών παθήσεων με όλο και μεγαλύτερη ευκολία και με χαμηλότερου ρίσκου επεμβάσεις, δίνοντας τη δυνατότητα να αντιμετωπίζονται σύμπλοκες παθήσεις με λιγότερο τραυματικές επεμβάσεις και με άμεση κινητοποίηση και αποκατάσταση του ασθενούς. Δίνεται έτσι η δυνατότητα στις περισσότερες περιπτώσεις να βελτιώνεται η πρόγνωση και η επιβίωση των ασθενών αλλά επίσης και να βελτιώνεται σημαντικά και άμεσα η ποιότητα ζωής τους.
Με την αλματώδη αυτή εξέλιξη της επεμβατικής καρδιολογίας, εκτός της αύξησης του ποσοστού επιτυχίας των επεμβάσεων υπάρχουν πολλαπλά οφέλη:
- Λιγότερο επώδυνες επεμβάσεις, χωρίς ουλές: Οι περισσότερες επεμβάσεις γίνονται με μία μικρή παρακέντηση (δηλ. με ένα σημείο εισόδου από μια περιφερική αρτηρία όπως η κερκιδική ή από μια φλέβα) για την είσοδο του καθετήρα, υπο τοπική αναισθησία. Συνεπώς υπάρχει ελάχιστος πόνος ή και ανώδυνα.
- Μικρή διάρκεια: Η διάρκεια των περισσότερων επεμβάσεων κυμαίνεται μεταξύ 30-60 λεπτών.
- Ταχεία αποκατάσταση: Η αποκατάσταση είναι άμεση. Η νοσηλεία είναι αυθημερόν σε πολλές περιπτώσεις ή χρειάζεται παραμονή για παρακολούθηση 1 βράδυ. Ο ασθενής επιστρέφει στις καθημερινές δραστηριότητές του άμεσα.
Στεφανιαία νόσος
Νόσος στελέχους και πολυαγγειακή στεφανιαία νόσος
- STENT με βιοαπορροφήσιμο πολυμερές και Ενδοστεφανιαία απεικόνιση
Η στεφανιαία νόσος αντιμετωπίζεται πλέον με νέας γενιάς stent τα οποία είναι πιο λεπτά από τα παλιά, κατασκευάζονται από υλικά τελευταίας τεχνολογίας και εκλύουν φαρμακευτικές ουσίες που εμποδίζουν την επαναστένωση δίνοντας έτσι προοπτική για πολύ καλά μακροχρόνια αποτελέσματα. Έτσι με τα stent νέας γενιάς με βιοαπορροφήσιμο πολυμερές που εκλύει φαρμακευτική ουσία (που εμποδίζει την επαναστένωση) δίνεται η δυνατότητα να αντιμετωπίζεται η στεφανιαία νόσος με την αγγειοπλαστική, ελαττώνοντας τον κίνδυνο επαναστένωσης και βελτιώνοντας την πρόγνωση των ασθενών. Η επέμβαση είναι διαδερμική και διενεργείται συνήθως από το χέρι (από την κερκιδική αρτηρία), η νοσηλεία που απαιτείται είναι για 1 ημέρα ενώ η αποκατάσταση είναι άμεση.
Η εξέλιξη της τεχνολογίας των υλικών και των stent νέας γενιάς σε συνδυασμό με την ενδοστεφανιαία απεικόνιση (ενδοστεφανιαίο υπερηχογράφημα – IVUS) δίνει την δυνατότητα να αντιμετωπίζεται η στεφανιαία νόσος του στελέχους και η πολυαγγειακή στεφανιαία νόσος (νόσος 2 και 3 αγγείων) με καλά μακροχρόνια αποτελέσματα. Ωστόσο η απόφαση του βέλτιστου τρόπου επαναιμάτωσης (αγγειοπλαστική ή χειρουργείο καρδιάς) πρέπει να είναι προσεκτική, να συνυπολογίζει πολλές ανατομικές και κλινικές παραμέτρους και να λαμβάνεται από την ομάδα καρδιάς.
Φαρμακοεκλυών μπαλόνι (DCB- drug coated balloon)
Πλέον στη φαρέτρα της αντιμετώπισης της στεφανιαίας νόσου έχουμε τα φαρμακο-εκλυόντα μπαλόνια που είναι ασκοί επικαλυμμένοι με φαρμακευτική ουσία η οποία εμποδίζει την επαναστένωση (Εικόνα 1). Δίνεται έτσι η δυνατότητα να αντιμετωπιστούν οι στενώσεις των στεφανιαίων αγγείων με αγγειοπλαστική με μπαλόνι που εκλύει φαρμακευτική ουσία στο αγγείο και στη συνέχεια αφαιρείται, χωρίς την προσθήκη ξένων υλικών (όπως τα μεταλλικά stent). Με τον τρόπο αυτό αντιμετωπίζεται η στένωση, χωρίς να παραμένει κανένα ξένο υλικό στα στεφανιαία αγγεία, τεχνική που σέβεται τη φυσιολογική ανατομία του στεφανιαίου δικτύου.

Εικόνα 1. Αγγειοπλαστική με φαρμακοεκλυών μπαλόνι.
Τα οφέλη της τεχνικής αυτής είναι πολλά: αρχικά, δεν υπάρχουν ξένα υλικά, οπότε και ο κίνδυνος της θρόμβωσης είναι ελάχιστος. Επίσης η απουσία μεταλλικών stent επιτρέπει οποιαδήποτε πιθανή μελλοντική επέμβαση στα στεφανιαία (by-pass). Η διάρκεια της διπλής αντιθρομβωτικής αγωγής που πρέπει να λάβει ο ασθενής είναι πολύ μικρότερη, οπότε ελαχιστοποιείται ο κίνδυνος αιμορραγίας. Σημαντικό είναι πως μπορεί να αντιμετωπιστεί η διάχυτη στεφανιαία νόσος (χωρίς την ανάγκη πολλαπλών stent), η επαναστένωση των προηγούμενων stent, και η νόσος των μικρότερων στεφανιαίων αγγείων.
Ανθεκτική στηθάγχη
Στηθάγχη είναι ο θωρακικός πόνος που προκαλείται από ελαττωμένη αιματική παροχή στο μυοκάρδιο, την ισχαιμία. Το αίμα μεταφέρει στο μυοκάρδιο το οξυγόνο (διαμέσου των στεφανιαίων αγγείων) το οποίο είναι απαραίτητο για τη λειτουργία του και για να διατηρείται ζωντανό. Η ελάττωση της παροχής οξυγόνου στο μυοκάρδιο προκαλεί την ισχαιμία που έχει ως σύμπτωμα τη στηθάγχη. Η εκτεταμένη και σοβαρή ισχαιμία μπορεί να οδηγήσει σε νέκρωση του μυοκαρδίου όπως συμβαίνει στο έμφραγμα. Η ισχαιμία του μυοκαρδίου μπορεί να οφείλεται σε στεφανιαία νόσο (στενώσεις δηλαδή των στεφανιαίων αγγείων με επακόλουθο τον περιορισμό της διόδου του αίματος στον καρδιακό μυ) που είναι και η συχνότερη αιτία ή σε διαταραχή της μικροκυκλοφορίας του μυοκαρδίου ή σε σπασμό των στεφανιαίων αγγείων.
Οι ασθενείς περιγράφουν συχνά το ενόχλημα-πόνο ως συσφιγκτικό, ως αίσθημα πίεσης στο θώρακα, ως αίσθημα βάρους ή σαν καύσο. Συχνά δε ο πόνος μπορεί να αντανακλά στην κάτω γνάθο, στους βραχίονες, στο λαιμό και στο επιγάστριο. Η στηθάγχη μπορεί να συνοδεύεται από άλλα συμπτώματα όπως: ζάλη, δύσπνοια, ναυτία, κόπωση και εφίδρωση. Παρά το ότι η στηθάγχη είναι συχνό σύμπτωμα, πρέπει να διαχωριστεί από άλλα ενοχλήματα με παρόμοια εντόπιση που είναι ωστόσο μη καρδιακής αιτιολογίας.
Αντιμετώπιση της στηθάγχης είναι η συντηρητική και η επεμβατική και εξαρτάται από το είδος της στηθάγχης. Η συντηρητική περιλαμβάνει την φαρμακευτική αγωγή καθώς και τις υγιεινοδιαιτιτικές οδηγίες για τροποποίηση των παραγόντων κινδύνου:
Η επεμβατική αντιμετώπιση είναι απαραίτητη και επείγουσα στην ασταθή στηθάγχη και το έμφραγμα του μυοκαρδίου αλλά και στη σταθερή στηθάγχη, κυρίως όταν τα φάρμακα αποτυγχάνουν να βελτιώσουν ικανοποιητικά τα συμπτώματα. Η επεμβατική αντιμετώπιση περιλαμβάνει την αγγειοπλαστική των στεφανιαίων αγγείων και την τοποθέτηση stent ώστε να διανοιχθούν οι σημαντικές στενώσεις των στεφανιαίων που εμποδίζουν την ομαλή παροχή αίματος στο μυοκάρδιο. Σε κάποιες περιπτώσεις είναι απαραίτητη η επαναιμάτωση με την αορτο-στεφανιαία παράκαμψη (bypass).
Επέμβαση εμφύτευσης Reducer στεφανιαίου κόλπου
Σε κάποιες περιπτώσεις και παρά τη μέγιστη φαρμακευτική αγωγή ή/και την επέμβαση με αγγειοπλαστική ή bypass, οι ασθενείς υποφέρουν από ανθεκτική στηθάγχη που επιμένει και περιορίζει την ποιότητα ζωής των ασθενών αλλά και την πρόγνωσή τους.
Σε αυτές τις περιπτώσεις έχει ένδειξη μια νέα επέμβαση, η εμφύτευση Reducer εντός του στεφανιαίου κόλπου (Εικόνα 2) που έχει αποδειχθεί πως περιορίζει σημαντικά ή εξαλείφει τη στηθάγχη με ποσοστά αποτελεσματικότητας >80%, ενώ περιορίζει δε την ισχαιμία του μυοκαρδίου. Η συσκευή αυτή τοποθετείται εντός του στεφανιαίου κόλπου της καρδιάς και έχει βρεθεί πως περιορίζει την ισχαιμία δημιουργώντας ανακατανομή της αιμάτωσης από της φυσιολογικές περιοχές στις ισχαιμικές περιοχές, δίνοντας ελπίδα και λύση για τις πιο δύσκολες μορφές στηθάγχης. Τέτοιες περιπτώσεις είναι η ανθεκτική στηθάγχη σε ασθενείς με εκτεταμένη στεφανιαία νόσο και σε ασθενείς με παλαιό bypass, όπως επίσης και οι ασθενείς με στηθάγχη από δυσλειτουργία της μικροκυκλοφορίας που δεν υπάρχει άλλος τρόπος αντιμετώπισης.
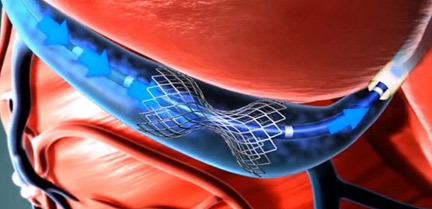
Εικόνα 2. Επέμβαση εμφύτευσης Reducer στεφανιαίου κόλπου
Η επέμβαση αυτή διενεργήθηκε προσφάτως για πρώτη φορά και στην Ελλάδα από την ομάδα μας σε νέα ασθενή με μικροαγγειακή στηθάγχη και δίνει ελπίδα για τις πιο δύσκολες μορφές στηθάγχης, όταν όλα τα άλλα αποτυγχάνουν ή δεν επαρκούν.
Στένωση αορτικής βαλβίδας
Η στένωση της αορτικής βαλβίδας είναι μια σοβαρότατη καρδιακή νόσος, κατά την οποία η αορτική βαλβίδα, μέσω της οποίας διοχετεύεται το αίμα από την καρδιά στον υπόλοιπο οργανισμό, εμφανίζει σοβαρό περιορισμό στη διάνοιξή της συνήθως λόγω εναπόθεσης αλάτων ασβεστίου στις πτυχές της που περιορίζει την κινητικότητά τους. Αποτελεί μια από τις συχνότερες βαλβιδοπάθειες και τη συχνότερη σε άτομα μεγάλης ηλικίας. Η στένωση αορτικής βαλβίδας εκδηλώνεται με έντονα συμπτώματα και έχει δυσμενή πρόγνωση αν δεν θεραπευτεί εγκαίρως, ωστόσο στις μέρες μας θεραπεύεται πλήρως με αντικατάσταση της στενωμένης αορτικής βαλβίδος.
Η αντιμετώπιση της στένωσης αορτικής γίνεται με ανοιχτό χειρουργείο καρδιάς ή με τις νεότερες διαδερμικές τεχνικές. Με τη νέα διαδερμική τεχνική (TAVI) εμφυτεύεται μέσω καθετήρα μια προσθετική βιολογική βαλβίδα στη θέση της πάσχουσας αορτικής χωρίς να αφαιρείται η παλιά βαλβίδα, χωρίς χειρουργείο καρδιάς (Εικόνα 3). Η νεότερη μέθοδος ονομάζεται «διακαθετηριακή εμφύτευση αορτικής βαλβίδας, transcatheter valve implantation, TAVI», και ενώ παλαιότερα απευθυνόταν σε ανεγχείρητους ή υψηλού κινδύνου ασθενείς, πλέον απευθύνεται και σε ασθενείς με μέτριο ή και χαμηλό χειρουργικό κίνδυνο με αποτελέσματα εφάμιλλα του χειρουργείου. Οι τελευταίες μεγάλες μελέτες σε ασθενείς χαμηλού χειρουργικού κινδύνου ανέδειξαν την υπεροχή της διαδερμικής αντικατάστασης αορτικής (TAVI), έναντι του ανοιχτού χειρουργείου, σε ασθενείς άνω των 65 ετών, καθώς ήταν χαμηλότερος ο κίνδυνος επιπλοκών και η αποκατάσταση ήταν άμεση. Η επέμβαση TAVI γίνεται με τοπική αναισθησία και μέθη (χωρίς γενική αναισθησία και χωρίς διασωλήνωση) και ο ασθενής κινητοποιείται άμεσα, ενώ η νοσηλεία είναι βραχεία (περίπου 3-4ημέρες). Πλέον έχει επικρατήσει σαν μέθοδος παγκοσμίως και αποτελεί την μέθοδο εκλογής για ασθενείς άνω των 75 ετών. Τα πλεονεκτήματα της νέας διαδερμικής μεθόδου TAVI έναντι της χειρουργικής θεραπείας είναι πως γίνεται χωρίς γενική αναισθησία, χωρίς (ή με ελάχιστη) απώλεια αίματος, με μικρότερο κίνδυνο εγκεφαλικού, χωρίς παραμονή στη μονάδα εντατικής θεραπείας, με μικρότερη διάρκεια νοσηλείας στο νοσοκομείο και άμεση αποκατάσταση.
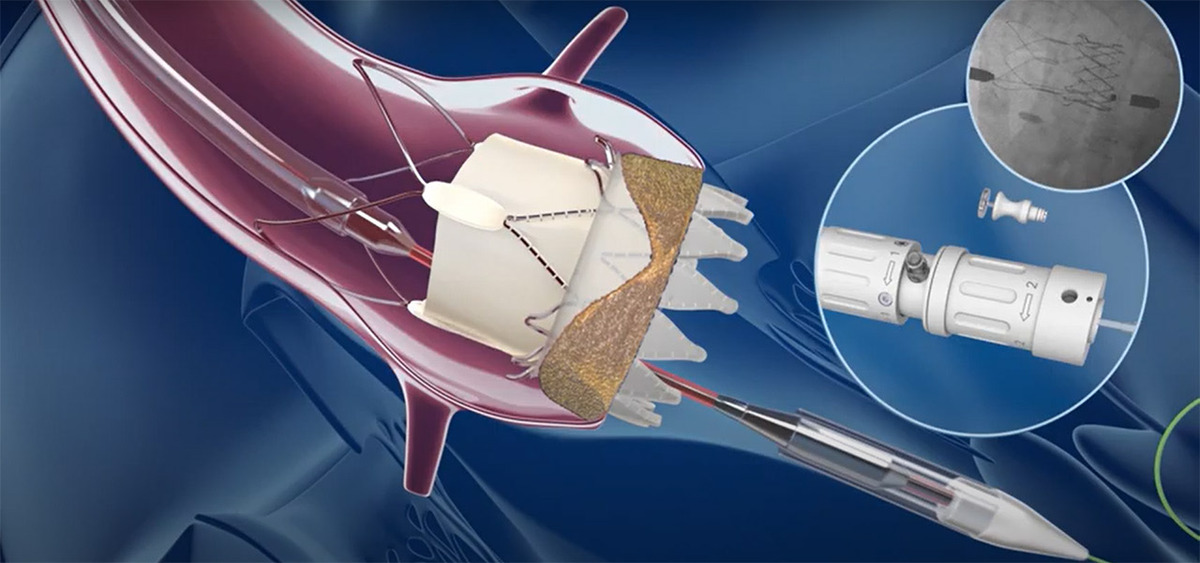
Εικόνα 3. Διαδερμική εμφύτευση αορτικής βαλβίδας (TAVI).
Ανεπάρκεια μιτροειδούς βαλβίδας
Η ανεπάρκεια της μιτροειδούς βαλβίδας είναι πλέον εφικτό να επιδιορθώνεται ελάχιστα επεμβατικά, με διαδερμικές τεχνικές, στους ασθενείς που δεν είναι κατάλληλοι υποψήφιοι για χειρουργική επιδιόρθωση ή αντικατάσταση που είναι κυρίως οι ασθενείς υψηλού χειρουργικού κινδύνου. Σε ασθενείς υψηλού ή απαγορευτικού χειρουργικού κινδύνου, η επιδιόρθωση της ανεπάρκειας της μιτροειδούς με τη χρήση του συστήματος MitraClip αποτελεί την εναλλακτική θεραπευτική επιλογή. Το Mitraclip είναι μία ελάχιστα επεμβατική πράξη στην καρδιά με πολύ υψηλό ποσοστό επιτυχίας και χαμηλό κίνδυνο. Η διαδερμική επιδιόρθωση εφαρμόζεται διεθνώς, στην αντιμετώπιση της καρδιακής ανεπάρκειας, όταν αυτή οφείλεται στη λειτουργική ανεπάρκεια της μιτροειδούς βαλβίδας.
Η επέμβαση διενεργείται μέσω ενός καθετήρα που εισέρχεται από τη μηριαία φλέβα στον αριστερό κόλπο της καρδιάς και από εκεί εισέρχεται η συσκευή (MitraClip) όπου υπο υπερηχογραφική καθοδήγηση καθοδηγείται στην αριστερή κοιλία και αφού βρεθεί στην κατάλληλη θέση τα “clips” της συσκευής κλείνουν και συγκρατούν τις γλωχίνες της μιτροειδούς βαλβίδος (Εικόνα 4). Με τη συγκράτηση των γλωχίνων της μιτροειδούς σταματά ή ελαττώνεται η παλινδρόμηση αίματος (ανεπάρκεια), με αποτέλεσμα τη σημαντική μείωση του βαθμού της ανεπάρκειας της βαλβίδας και την αποδοτικότερη λειτουργία της καρδιάς, που οδηγούν σε βελτίωση των συμπτωμάτων και συμβάλλουν στη βελτίωση της πρόγνωσης των ασθενών.
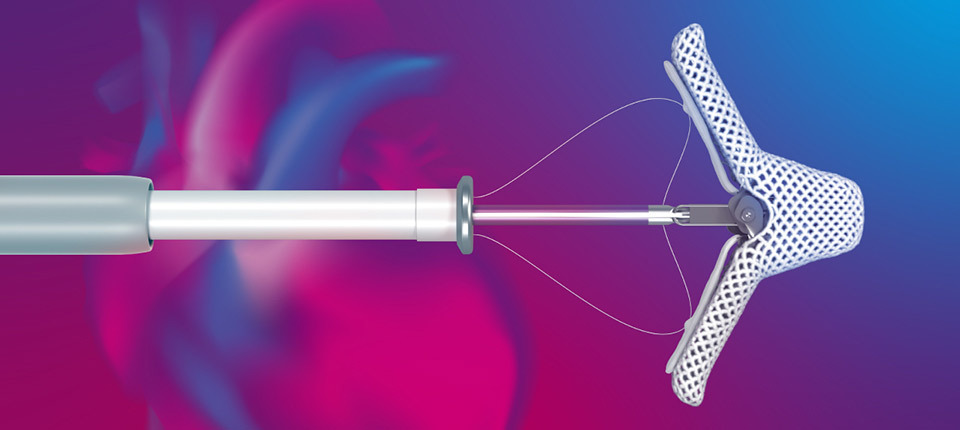
Εικόνα 4. Αντιμετώπιση ανεπάρκειας μιτροειδούς με συσκευή Mitraclip.
Εμβολικό αγγειακό εγκεφαλικό επεισόδιο – σύγκλειση ανοιχτοί ωοειδούς τρήματος
Το ωοειδές τρήμα είναι μια μικρή «οπή» στο μεσοκολπικό διάφραγμα, το οποίο είναι το τοίχωμα που χωρίζει τον δεξιό από τον αριστερό κόλπο της καρδιάς. Είναι απαραίτητο στην εμβρυϊκή κυκλοφορία, όμως μετά τη γέννηση φυσιολογικά το ωοειδές τρήμα κλείνει και η οξυγόνωση του αίματος γίνεται πλέον στους πνεύμονες. Σε κάποιες ανθρώπους το ωοειδές τρήμα δεν κλείνει εντελώς μετά τη γέννηση και ανοίγει υπό συγκεκριμένες συνθήκες όπως με το φτέρνισμα, το βήχα ή τη σύσφιξη των κοιλιακών μυών, οπότε και επιτρέπει την επικοινωνία μεταξύ των δύο κόλπων και ονομάζεται «ανοικτό ωοειδές τρήμα» (PFO).
Το ανοικτό ωοειδές τρήμα απαντάται περίπου στο 20% των ανθρώπων. Στην πλειονότητα των περιπτώσεων πρόκειται για μικρού μεγέθους τρήματα που προκαλούν αμελητέα και περιστασιακή επικοινωνία μεταξύ των δύο κόλπων της καρδιάς και δεν προκαλούν συμπτώματα. Ωστόσο σε κάποιους ασθενείς συσχετίζεται με την εμφάνιση ημικρανιών αλλά κυρίως συσχετίζεται με την εμφάνιση εγκεφαλικού επεισοδίου και εμβολικού εμφράγματος μυοκαρδίου.
Αυτό συμβαίνει διότι όταν ένα μεγάλο βατό ωοειδές τρήμα ανοίγει, μικροί θρόμβοι που μπορεί να σχηματιστούν στο φλεβικό δίκτυο βρίσκουν δίοδο από το δεξιό στον αριστερό κόλπο και από εκεί μπορεί να οδηγηθούν και να φράξουν τις αρτηρίες του εγκεφάλου (προκαλώντας εγκεφαλικό επεισόδιο ή παροδικό εγκεφαλικό επεισόδιο) ή τις στεφανιαίες αρτηρίες της καρδιάς, προκαλώντας ισχαιμικό επεισόδιο, ή και άλλα εμβολικά επεισόδια. Σε νεότερους ασθενείς (<55 ετών) που έχουν υποστεί εγκεφαλικό επεισόδιο (παροδικό ή μη) χωρίς εμφανή αιτία που το προκάλεσε (κρυπτογενές εγκεφαλικό), είναι πιθανό να οφείλεται σε ανοιχτό ωοειδές τρήμα. Το ανεύρυσμα του μεσοκολπικού διαφράγματος είναι ένας επιπλέον επιβαρυντικός παράγοντας για τον σχηματισμό θρόμβου και πρόκληση εγκεφαλικού επεισοδίου.
Η ύπαρξη ανοιχτού ωοειδούς τρήματος χωρίς ύπαρξη εμβολικών επεισοδίων (εγκεφαλικό επεισόδιο) δεν χρειάζεται αντιμετώπιση. Σε περίπτωση ύπαρξης εγκεφαλικού επεισοδίου χρειάζεται να εκτιμηθεί η ανάγκη σύγκλησης του τρήματος (ιδίως σε περιπτώσεις που η ανατομία είναι υψηλού κινδύνου ή όταν υπάρχουν περισσότερα του ενός ισχαιμικά επεισόδια), όταν έχουν προσεκτικά αποκλειστεί άλλες αιτίες που μπορούν να προκαλέσουν εμβολικό αγγειακό εγκεφαλικό επεισόδιο. Η σύγκληση γίνεται με ειδική συσκευή («ομπρέλα») που τοποθετείται διαδερμικά στο ωοειδές τρήμα δια μέσου της μηριαίας φλέβας (Εικόνα 5). Η συσκευή αυτή διέρχεται διαμέσου του τρήματος, εκπτύσσεται και συγκλίνει το τρήμα. Η επέμβαση είναι ελάχιστα επεμβατική και διενεργείται αυθημερόν, ενώ ο ασθενής επιστρέφει άμεσα στις καθημερινές δραστηριότητές του.
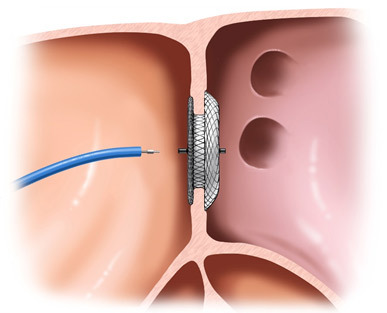
Εικόνα 5. Σύγκλειση ανοιχτού ωοειδούς τρήματος (PFO) για αποφυγή νέου εμβολικού εγκεφαλικού επεισοδίου.
Ανθεκτική υπέρταση
Με τον όρο ανθεκτική υπέρταση εννοούμε την υψηλή αρτηριακή πίεση, η οποία δεν ανταποκρίνεται στη μέγιστη φαρμακευτική αγωγή, παρά τη χρήση τουλάχιστον 3 αντιυπερτασικών ουσιών συμπεριλαμβανομένου και διουρητικού.
Η νεφρική απονεύρωση είναι μια ελάχιστα επεμβατική διαδικασία για τη θεραπεία της ανθεκτικής υπέρτασης όπου διενεργείται καυτηριασμός των νεύρων των νεφρικών αρτηριών με ραδιοσυχνότητες που εκπέμπονται από ειδικούς καθετήρες που εισέρχονται από τη μηριαία αρτηρία (Εικόνα 6). Έτσι, μειώνεται η δραστηριότητα του νεύρου και εν συνεχεία μειώνεται η αρτηριακή πίεση.
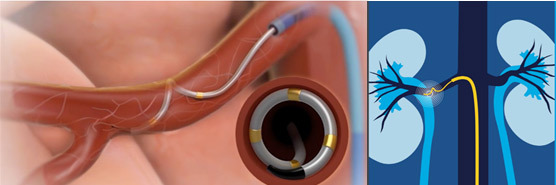
Εικόνα 6. Απονεύρωση νεφρικών αρτηριών για ανθεκτική υπέρταση.
Προσθέστε το iatronet.gr στο DiscoverΕιδήσεις υγείας σήμερα
Αναβάθμιση Τοπικού Ιατρείου Άνω Λιοσίων σε σύγχρονο Πολυδύναμο Περιφερειακό Κέντρο Υγείας
Ο Ε.Ε.Σ. διοργανώνει διαδικτυακή ημερίδα με θέμα: ''Κλιματική αλλαγή και αστικoί κήποι''
Μείνετε συνδεδεμένοι με τον Όμιλο ΠΡΟΣΥΦΑΠΕ

 Υπέρταση: Πόσο αποτελεσματική είναι η νεφρική απονεύρωση - Ο ελληνικός αλγόριθος για θεραπεία
Υπέρταση: Πόσο αποτελεσματική είναι η νεφρική απονεύρωση - Ο ελληνικός αλγόριθος για θεραπεία Ακανόνιστος ύπνος και λίγη ξεκούραση διπλασιάζουν τον κίνδυνο για καρδιοπάθεια και εγκεφαλικό
Ακανόνιστος ύπνος και λίγη ξεκούραση διπλασιάζουν τον κίνδυνο για καρδιοπάθεια και εγκεφαλικό Νέο μοντέλο πρόβλεψης της εξέλιξης της υπερτροφικής μυοκαρδιοπάθειας [μελέτη]
Νέο μοντέλο πρόβλεψης της εξέλιξης της υπερτροφικής μυοκαρδιοπάθειας [μελέτη] Αναζήτηση θεραπείας για σπάνια μορφή εμφράγματος που πλήττει τις γυναίκες (μελέτη)
Αναζήτηση θεραπείας για σπάνια μορφή εμφράγματος που πλήττει τις γυναίκες (μελέτη) Καρδιοπάθειες: Πόσο επιβαρύνουν ζέστη, κρύο και ατμοσφαιρική ρύπανση
Καρδιοπάθειες: Πόσο επιβαρύνουν ζέστη, κρύο και ατμοσφαιρική ρύπανση Ουσία του ροδιού μπορεί να προστατεύει από την καρδιοπάθεια [μελέτη]
Ουσία του ροδιού μπορεί να προστατεύει από την καρδιοπάθεια [μελέτη] Tσάι: Ποια είναι τα οφέλη της συχνής κατανάλωσης
Tσάι: Ποια είναι τα οφέλη της συχνής κατανάλωσης Καρκίνος: Ένεση εξαφάνισε όγκους σε ασθενείς με ανθεκτικό στην αγωγή καρκίνο
Καρκίνος: Ένεση εξαφάνισε όγκους σε ασθενείς με ανθεκτικό στην αγωγή καρκίνο 373 πνιγμοί κάθε χρόνο στην Ελλάδα - Το 80% αφορούν άτομα άνω των 60 ετών
373 πνιγμοί κάθε χρόνο στην Ελλάδα - Το 80% αφορούν άτομα άνω των 60 ετών Εξέταση αίματος εντοπίζει το Alzheimer δεκαετίες πριν [μελέτες]
Εξέταση αίματος εντοπίζει το Alzheimer δεκαετίες πριν [μελέτες] Nέες αποχωρήσεις στελεχών
Nέες αποχωρήσεις στελεχών Η Ελλάδα πρώτη σε θανάτους από καρκίνο στην ΕΕ και δεύτερη στον ΟΟΣΑ [πίνακας]
Η Ελλάδα πρώτη σε θανάτους από καρκίνο στην ΕΕ και δεύτερη στον ΟΟΣΑ [πίνακας] 9 εξακριβωμένα οφέλη του κολοκυθόσπορου
9 εξακριβωμένα οφέλη του κολοκυθόσπορου 'Εξαρση γαστρεντερίτιδας από νοροϊό στο "Αττικόν" - Τι καταγγέλλουν οι εργαζόμενοι
'Εξαρση γαστρεντερίτιδας από νοροϊό στο "Αττικόν" - Τι καταγγέλλουν οι εργαζόμενοι Γεωργιάδης - νοσηλευτές: Προκήρυξη 3.694 θέσεων το 2026 και ένταξη στα Βαρέα
Γεωργιάδης - νοσηλευτές: Προκήρυξη 3.694 θέσεων το 2026 και ένταξη στα Βαρέα ΕΟΦ: Προσωρινή απαγόρευση παράλληλων εξαγωγών για 82 φάρμακα [κατάλογος]
ΕΟΦ: Προσωρινή απαγόρευση παράλληλων εξαγωγών για 82 φάρμακα [κατάλογος] Με "Αγάπη" από τη Βασιλική: Παιδοκαρδιολογικό Ιατρείο στο Ιπποκράτειο Θεσσαλονίκης
Με "Αγάπη" από τη Βασιλική: Παιδοκαρδιολογικό Ιατρείο στο Ιπποκράτειο Θεσσαλονίκης Ξεκινώντας από την "κούνια" - Βρέφη, οθόνες και αναπτυξιακά ελλείμματα
Ξεκινώντας από την "κούνια" - Βρέφη, οθόνες και αναπτυξιακά ελλείμματα